美国科技媒体Digital Trends近期发布的行业调查显示,全球已有超6成大中型保险公司引入AI系统负责核保风控、理赔核查等核心业务环节。美国消费者权益组织2024年调研数据显示,37%的拒赔案例由AI算法单独判定,其中42%存在事实认定偏差,相关算法决策的公正性问题已引发多国监管部门重点关注。
家住俄亥俄州的投保人露西·马歇尔最近就遭遇了AI拒赔的糟心事:她因急性肺炎住院产生的1.2万美元医疗费用,被保险公司的AI系统以“未提前报备非紧急住院”为由直接驳回,而她提交的急诊证明材料在算法识别中被误判为普通门诊记录,前后花了近3个月走人工申诉才成功拿到理赔款。类似的案例正在全球多国快速增加,原本被视为提升行业效率的AI工具,正在沦为部分保险公司压缩赔付成本的“隐形抓手”。
保险行业的核保、理赔环节长期存在人力成本高、处理周期长的痛点,是AI落地的典型场景。
有行业测算数据显示,传统人工处理单笔理赔申请的平均成本超过40美元,而AI系统的处理成本仅为人工的1/8,处理效率提升7倍以上,对于单量极大的小额理赔场景,降本效应更加明显。正是在这样的商业驱动下,从美国的联合健康、好事达,到国内的多家上市险企,都在2022年之后加速上线AI理赔、核保系统,目前头部险企的AI自动处理覆盖率已经超过50%,部分千元以下的小额理赔场景甚至实现了100% AI全流程处理。
快速落地的AI应用,其背后的公正性漏洞正在快速暴露。
首先是算法训练数据的历史偏见问题:不少保险公司的AI风控模型是基于历史赔付数据训练,会天然对低收入社区、高危职业的投保人打上更高的风险标签,同等条件下更容易被拒保或者提高保费。其次是算法的黑箱属性:绝大多数保险公司都不会对外披露AI决策的具体规则,投保人被拒赔后很难得知判定依据,也很难收集证据申诉。不少保险公司引入的大语言模型材料分析工具,还经常出现病历、票据信息识别错误,哪怕是关键的急诊标记也可能被漏判,进一步提升了错误拒赔的概率。
美国加州保险部2024年已对相关企业开出最高2000万美元的罚单,直指部分保险公司AI拒赔流程不透明、侵害消费者知情权的问题。
登录后解锁全文,体验收藏、点赞、评论等完整功能
立即登录
1 小时前
近期Meta、微软、谷歌等海外头部科技企业相继公布天然气电厂建设计划,为旗下高速扩张的AI数据中心提供稳定电力支撑。随着生成式AI普及,单座AI算力中心能耗是传统数据中心的3-5倍,现有公共电网已难以满足企业爆发式算力供电需求,化石能源供电方案也引发了业内对碳目标达成、长期运营风险的广泛讨论。
1 小时前
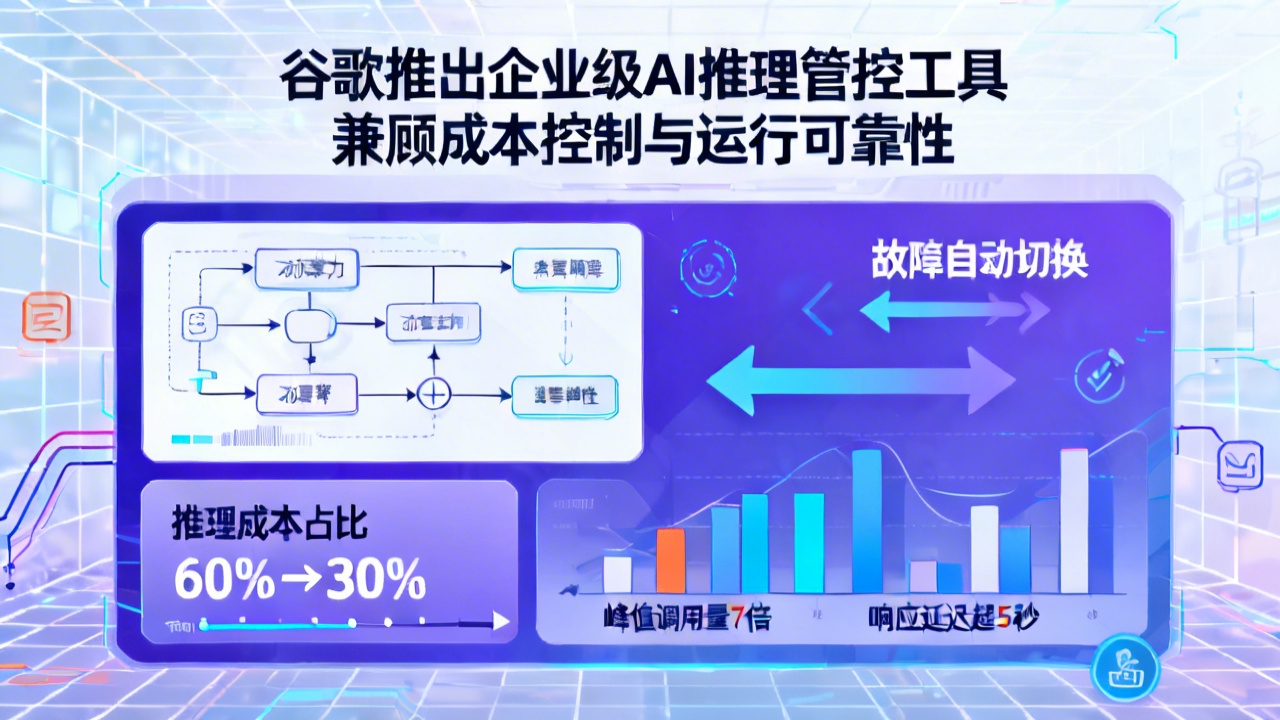
谷歌近日面向企业级客户发布全新AI推理管控套件,针对当前企业部署大模型时平均推理成本占AI总支出60%以上、峰值时段服务可用性不足92%的行业痛点,提供动态算力调度、故障自动切换等功能,可帮助企业将推理环节综合成本降低30%左右,同时大幅提升生成式AI服务的运行稳定性。

1 小时前
2026年美国中期选举进入倒计时阶段,头部大模型企业Anthropic近日宣布成立全新政治行动委员会(PAC),计划定向支持认同其分级AI监管、算力资源倾斜、AIGC版权保护等政策议程的议员候选人。此次动作是头部AI企业从技术研发向政策上游延伸的标志性事件,也意味着全球AI行业的政策博弈进入白热化阶段。

1 小时前
据科技媒体The Information及行业分析师Eric Newcomer披露,AI大模型厂商Anthropic已于近期完成对秘密运营的生物科技AI初创公司Coefficient Bio的收购,本次交易为全股票形式,总对价达4亿美元。这是Anthropic首次落地生命科学垂直领域布局,也标志着大模型厂商商业化正加速向生物医药赛道渗透。

1 小时前
2026年以来,微软、Meta、Google等全球科技巨头先后启动配套天然气发电厂建设项目,以满足AI大模型训练、推理所需的超算数据中心爆发式增长的能耗需求。行业测算显示,头部AI算力集群的单位能耗是传统数据中心的5-10倍,这一能源布局已引发行业关于碳排放、长期能源结构合理性的广泛讨论。
1 小时前
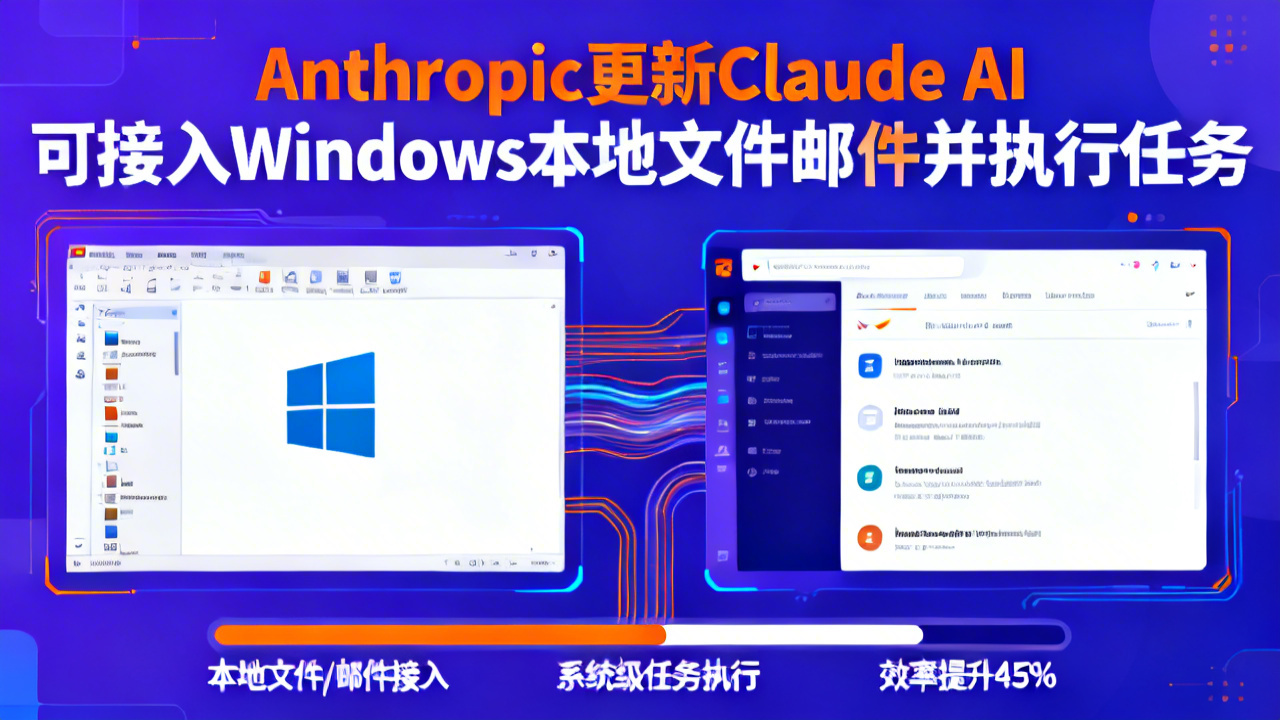
近日,AI大模型企业Anthropic宣布为旗下对话式AI产品Claude推出Windows平台本地交互能力,新版本可直接跨应用调取用户邮件、本地存储的各类文档,还能自主执行系统级任务操作。据官方披露,该功能可将文档整理、日程响应类办公流程的处理效率提升45%,无需用户手动上传文件即可完成复杂指令。

1 小时前
近期Anthropic源代码泄露事件中,安全研究者发现针对其旗下代码大模型Claude Code的新型prompt逃逸攻击路径,可绕过内容安全审查执行违规操作,而该类漏洞此前Anthropic公开表示已完成修复。目前该漏洞可导致代码生成环节出现恶意植入、数据泄露等风险,Anthropic尚未就新漏洞给出官方回应。

1 小时前
谷歌近期推出定价仅3美元的AI算力棒Magic Stick,主打为服役超过5年的老旧Windows、Mac PC提供轻量化AI算力支撑,用户无需更换硬件即可流畅运行Gemini全系AI服务,解决旧设备本地算力不足无法加载大语言模型的痛点。该产品瞄准全球超12亿台服役超期的存量PC市场,最快2024年第四季度正式开售。